Sr. Director:
La lactancia materna (LM) en España tuvo una alta prevalencia hasta la década de los setenta. Posteriormente, distintos factores culturales, económicos y sociales contribuyeron a su importante disminución. Actualmente, el trabajo que se realiza en diversos centros para fomentar la LM requiere un esfuerzo importante de coordinación, continuidad e implicación de todo el personal sanitario. Este trabajo parece que está siendo efectivo, ya que han aumentado de nuevo las tasas de niños alimentados con LM.
La LM se relaciona con el descenso del riesgo de padecer varias patologías1. Entre los efectos más documentados2, cabe destacar la disminución de la diarrea infecciosa y de la otitis media. Además, estos beneficios parecen aumentar cuanto mayor es la duración de la LM3, por lo que se considera un objetivo deseable mantener un periodo de 6 meses de LM exclusiva2. Sin embargo, la aplicación de medidas favorecedoras de la LM realizadas sin control podría aumentar los casos de deshidratación neonatal4,5.
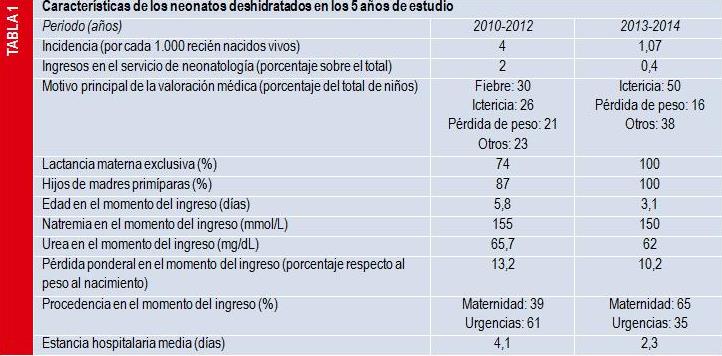
Algunos estudios realizados en diversos países analizan las características de esta patología6,7. En nuestro centro, con aproximadamente 1.400 partos y 460 ingresos anuales en el servicio de neonatología, estudiamos los 26 neonatos deshidratados ingresados en los últimos 5 años. Se realizó un estudio descriptivo y retrospectivo a partir de la revisión de 20 historias clínicas para el primer periodo (años 2010, 2011 y 2012), y descriptivo y prospectivo a partir de entonces (2013 y 2014), con 6 casos evaluados. Los datos obtenidos se recogen en la tabla 1; no fue posible realizar un análisis estadístico debido al pequeño número de casos. En los resultados destaca el descenso de la incidencia y la gravedad de estos casos, con menor natremia, uremia y días de estancia hospitalaria. Entre otros factores, esto podría deberse a que los niños incluidos en el segundo periodo ingresaron antes y, en su mayoría, desde la propia maternidad.
En nuestro caso, la creación del Comité de Lactancia Materna y de un documento de consenso en 2009 fomentó el inicio de una serie de medidas a favor de la LM. En la maternidad contamos en los últimos años con una matrona de enlace que asesora a madres lactantes, y realizamos un control exhaustivo del peso y la alimentación de los neonatos, con citas hospitalarias o ingresos si así se requiere. Hasta 2013 se crearon talleres de LM en cada centro de atención primaria que, junto con el Grupo de Apoyo local a la LM, son fundamentales en su continuidad. En estos años se han impartido 321 horas lectivas de cursos de LM para personal sanitario. El reconocimiento recibido de la OMS/UNICEF como hospital IHAN8 (2011, fase 1D) facilita el trabajo y la interlocución fluida con los responsables sanitarios.
La mejora de nuestros datos nos permite considerar que los esfuerzos realizados están dirigidos en la dirección adecuada.
Bibliografía
1. Ip S, Chung M, Raman G, Chew P, Magula N, DeVine D, et al. Breastfeeding and maternal and infant health outcomes in developed countries. Evid Rep Technol Assess (Full Rep). 2007; 153: 1-186.
2. Agostoni C, Braegger C, Decsi T, Kolacek S, Koletzko B, et al; ESPGHAN Committee on Nutrition. Breast-feeding: a commentary by the ESPGHAN Committee on Nutrition. J Pediatr Gastroenterol Nutr. 2009; 49: 112-125.
3. Melissa Bartick, Arnold Reinhold. The Burden of suboptimal breastfeeding in the United States: a pediatric cost analysis. Pediatrics. 2010; 125: e1048-e1046. Disponible en: http://pediatrics.aappublications.org/content/125/5/e1048.full.pdf
4. Unal S, Arhan E, Kara N, Uncu N, Aliefendioğlu D. Breast-feeding-associated hypernatremia: retrospective analysis of 169 term newborns. Pediatr Int. 2008; 50(1): 29-34.
5. Peñalver Giner O, Gisbert Mestre J, Casero Soriano J, Bernal Ferrer A, Oltra Benavent M, Tomás Vila M. Deshidratación hipernatrémica asociada a lactancia materna. An Pediatr (Barc). 2004; 61(4): 340-343.
6. Boskabadi H, Maamouri G, Ebrahimi M, Ghayour-Mobarhan M, Esmaeily H, Sahebkar A, et al. Neonatal hypernatremia and dehydration in infants receiving inadequate breastfeeding. Asia Pac J Clin Nutr. 2010; 19(3): 301-307.
7. Pelleboer RA, Bontemps ST, Verkerk PH, Van Dommelen P, Pereira RR, Van Wouwe JP. A nationwide study on hospital admissions due to dehydration in exclusively breastfed infants in the Netherlands: its incidence, clinical characteristics, treatment and outcome. Acta Paediatr. 2009; 98(5): 807-811.
8. Aguayo Maldonado J, Arana Cañada Argüelles C, Arena Ansótegui J, Canduela Martínez V, Flores Antón M, Gómez Papí A, et al. IHAN Calidad en la asistencia profesional al nacimiento y la lactancia. Informes, estudios e investigación. Madrid: Ministerio de Sanidad, Política e Igualdad. Centro de publicaciones, 2011.
1. Ip S, Chung M, Raman G, Chew P, Magula N, DeVine D, et al. Breastfeeding and maternal and infant health outcomes in developed countries. Evid Rep Technol Assess (Full Rep). 2007; 153: 1-186.
2. Agostoni C, Braegger C, Decsi T, Kolacek S, Koletzko B, et al; ESPGHAN Committee on Nutrition. Breast-feeding: a commentary by the ESPGHAN Committee on Nutrition. J Pediatr Gastroenterol Nutr. 2009; 49: 112-125.
3. Melissa Bartick, Arnold Reinhold. The Burden of suboptimal breastfeeding in the United States: a pediatric cost analysis. Pediatrics. 2010; 125: e1048-e1046. Disponible en: http://pediatrics.aappublications.org/content/125/5/e1048.full.pdf
4. Unal S, Arhan E, Kara N, Uncu N, Aliefendioğlu D. Breast-feeding-associated hypernatremia: retrospective analysis of 169 term newborns. Pediatr Int. 2008; 50(1): 29-34.
5. Peñalver Giner O, Gisbert Mestre J, Casero Soriano J, Bernal Ferrer A, Oltra Benavent M, Tomás Vila M. Deshidratación hipernatrémica asociada a lactancia materna. An Pediatr (Barc). 2004; 61(4): 340-343.
6. Boskabadi H, Maamouri G, Ebrahimi M, Ghayour-Mobarhan M, Esmaeily H, Sahebkar A, et al. Neonatal hypernatremia and dehydration in infants receiving inadequate breastfeeding. Asia Pac J Clin Nutr. 2010; 19(3): 301-307.
7. Pelleboer RA, Bontemps ST, Verkerk PH, Van Dommelen P, Pereira RR, Van Wouwe JP. A nationwide study on hospital admissions due to dehydration in exclusively breastfed infants in the Netherlands: its incidence, clinical characteristics, treatment and outcome. Acta Paediatr. 2009; 98(5): 807-811.
8. Aguayo Maldonado J, Arana Cañada Argüelles C, Arena Ansótegui J, Canduela Martínez V, Flores Antón M, Gómez Papí A, et al. IHAN Calidad en la asistencia profesional al nacimiento y la lactancia. Informes, estudios e investigación. Madrid: Ministerio de Sanidad, Política e Igualdad. Centro de publicaciones, 2011.