Sr. Director:
Debido a los movimientos migratorios, cada vez es más común encontrarse en nuestro medio con enfermedades propias de climas tropicales. Describimos un caso en el que coexisten varias enfermedades tropicales importadas, entre ellas el absceso hepático amebiano.
Se trata de una niña de 9 años de edad, procedente de Guinea Ecuatorial, que reside en España desde hace un mes. Consulta por fiebre y dolor en el hipocondrio derecho de 3 días de evolución. Presenta hepatomegalia dolorosa y esplenomegalia. Las exploraciones complementarias pusieron de manifiesto los siguientes resultados: anemia microcítica hipocrómica, leucocitosis moderada sin desviación izquierda, eosinofilia moderada, ferropenia, proteína C reactiva 35 mg/dL, velocidad de sedimentación globular 108 mm/h, bilirrubina normal, transaminasas normales, fosfatasa alcalina y gamma-glutamil transferasa ligeramente elevadas. Gota gruesa: Plasmodium falciparum (parasitemia baja, <1%). VIH negativo. Serologías de hepatitis A, B y C negativas.
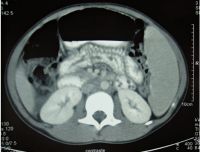
A pesar del tratamiento correcto de la malaria (quinina y doxiciclina orales, ante la procedencia de una zona endémica de malaria resistente a cloroquina) y la negativización de la parasitemia, la paciente continúa presentando picos de fiebre alta, dolor abdominal y vómitos. Se realiza una ecografía abdominal, que muestra una imagen sugestiva de abscesos, por lo que se solicita una tomografía computarizada abdominal con contraste oral e intravenoso, en la que se visualizan varios abscesos hepáticos (figura 1) y multitud de gusanos en la luz intestinal (figura 2). Se instaura tratamiento intravenoso con cefotaxima y metronidazol. A posteriori se confirma la elevación de anticuerpos anti-Entamoeba histolytica (1/2560). Asimismo, se realiza un tratamiento con mebendazol oral durante 3 días ante la presencia de parásitos en el frotis de heces (Ascaris lumbricoides, Trichuris trichiura y oxiuros). La evolución es satisfactoria, y un año después no se han detectado restos del absceso hepático en el control ecográfico.
E. histolytica es un agente infeccioso que puede detectarse en todo el mundo, con una prevalencia de hasta el 50% en los países en vías de desarrollo. El síndrome clínico más frecuente es la infección no invasiva intestinal. En otras ocasiones produce disentería con diarrea sanguinolenta o amebomas. Las localizaciones extraintestinales incluyen los abscesos hepáticos y, menos frecuentemente, afectación pulmonar, cardiaca y cerebral1. Los trofozoítos invaden la mucosa del colon y alcanzan el hígado a través de la circulación portal. La clínica puede comenzar días o meses después de una disentería, pero también puede aparecer sin antecedentes de amebiasis intestinal. Consiste en fiebre, decaimiento, náuseas, vómitos, dolor abdominal irradiado a la espalda o al hombro derecho, hepatomegalia dolorosa y tos improductiva. La ictericia y la diarrea no son frecuentes2. Dado que los resultados analíticos son inespecíficos, el diagnóstico inicial es ecográfico. En las formas extraintestinales el examen de las heces puede ser negativo, por lo que son necesaria las pruebas serológicas. La técnica IHA (indirect hemagglutination antibody) es la más sensible (90-100%) en la amebiasis hepática. El diagnóstico definitivo consiste en aislar E. histolytica en el material biopsiado3,4. El tratamiento se debe realizar con metronidazol intravenoso y un amebicida intraluminal (paromomicina). No suele ser necesario el drenaje quirúrgico o mediante punción-aspiración percutánea guiada por ecografía, excepto en casos resistentes al tratamiento médico, contraindicaciones del metronidazol (embarazo) o en presencia de signos de inminente rotura o extensión pleuropulmonar5. La complicación más frecuente es la rotura del absceso y su extensión a la pleura, el pericardio y/o el peritoneo, lo que conlleva una alta mortalidad6.
Bibliografía
- Pritt BS, Clark CG. Amebiasis. Mayo Clin Proc. 2008; 83: 1.154-1.160.
- Salles JM, Moraes LA, Salles MC. Hepatic amebiasis. Braz J Infect Dis. 2003; 7: 96-110.
- Salles JM, Salles MJ, Moraes LA, Silva MC. Invasive amebiasis: an update on diagnosis and management. Exp Rev Anti-Infect Ther. 2007; 5: 893-901.
- Yost J. Amebiasis. Pediatr Rev. 2002; 23: 293-294.
- Blessmann J, Binh HD, Hung DM, Tannich E, Burchard G. Treatment of amoebic liver abscess with metronidazole alone or in combination with ultrasound-guided needle aspiration: a comparative, prospective and randomized study. Trop Med Int Health. 2003; 8: 1.030-1.034.
- Rao S, Solaymani-Mohammadi S, Petri WA Jr, Parker SK. Hepatic amebiasis: a reminder of the complications. Curr Opin Pediatr. 2009; 21: 145-149.














